Tabuthema PMDS
Die stille Krise im weiblichen Zyklus enttabuisieren
Was ist PMDS? – Wenn Hormone zum Feind werden
Definition und Abgrenzung zu PMS
PMDS steht für Prämenstruelle Dysphorische Störung – eine schwere zyklusbedingte psychische Belastung. Obwohl es oft mit dem bekannteren PMS (Prämenstruelles Syndrom) verwechselt wird, geht PMDS deutlich weiter: Die Symptome sind intensiver, stärker beeinträchtigend und oft von psychiatrischer Relevanz.
Während PMS meist als lästig, aber aushaltbar gilt, erleben Frauen mit PMDS eine regelrechte emotionale Ausnahmesituation. Dieser Unterschied ist essenziell – und oft entscheidend für die richtige Behandlung.
Typische Symptome bei PMDS
Psychische Symptome
- Extreme Reizbarkeit, Wutausbrüche
- Tiefe depressive Phasen oder Leeregefühle
- Angstzustände, Panikattacken
- Gefühl der Selbstentfremdung
- Soziale Rückzugsneigung
Körperliche Symptome
- Schlafprobleme und chronische Müdigkeit
- Spannungsgefühle in Brust oder Bauch
- Kopfschmerzen oder Migräne
- Magen-Darm-Beschwerden
- Konzentrations- und Gedächtnisprobleme
Viele Betroffene sagen rückblickend: „Ich erkenne mich selbst in dieser Zeit nicht mehr wieder.“
Warum PMDS ein Tabuthema bleibt
Die doppelte Unsichtbarkeit: Menstruation & Psyche
Zwei gesellschaftlich noch immer stark schambesetzte Themen treffen bei PMDS aufeinander: Menstruation und psychische Gesundheit. Frauen wachsen oft mit dem Gefühl auf, über ihre Periode nicht offen sprechen zu dürfen – und psychische Belastungen sollen möglichst unbemerkt bleiben.
PMDS wird dadurch doppelt verdrängt: Die Symptome erscheinen „zu privat“, zu emotional oder „nicht objektivierbar“. Betroffene ziehen sich zurück – und die Störung bleibt im Dunkeln.
Gesellschaftliche Missverständnisse
Sätze wie „Das ist doch nur PMS“ oder „Reiß dich halt zusammen“ zeigen ein tiefes Unverständnis für die echte Belastung, die PMDS darstellen kann. Dieses mangelnde Wissen führt zu Fehleinschätzungen – und verhindert oft eine frühzeitige Diagnose.
Medizinisches Unwissen und Fehldiagnosen
Warum viele Frauen jahrelang falsch behandelt werden
Obwohl PMDS längst medizinisch anerkannt ist, erfahren viele Frauen Ablehnung oder Fehlinterpretationen ihrer Beschwerden. Häufige Fehldiagnosen sind:
- Depression
- Angststörung
- Borderline-Persönlichkeitsstörung
- Bipolare Störung
Anerkennung von PMDS im ICD-11
Seit 2022 ist PMDS offiziell im internationalen Diagnoseschlüssel ICD-11 erfasst – als zyklusabhängige Störung. Dennoch fehlt es vielen Ärzt:innen an Wissen über hormonelle Zusammenhänge und zyklische Dynamiken. Hier besteht eine deutliche Lücke in der medizinischen Ausbildung.
Hormonelle Auslöser verstehen
Was passiert im Gehirn bei PMDS?
Neurowissenschaftliche Studien zeigen: Frauen mit PMDS reagieren empfindlicher auf natürliche Schwankungen der Hormone Östrogen und Progesteron. Diese Schwankungen verändern Botenstoffe wie Serotonin, die unsere Stimmung regulieren.
Der Einfluss von Östrogen und Progesteron
In der zweiten Zyklushälfte sinkt der Östrogenspiegel, Progesteron steigt – dieser Wechsel kann bei vulnerablen Frauen intensive Reaktionen im limbischen System auslösen, das für Emotionen zuständig ist. Diese biochemische Reaktion hat nichts mit Schwäche zu tun – sondern ist neurologisch erklärbar.
Auswirkungen auf das tägliche Leben
Beruflicher Druck und soziale Isolation
Frauen mit PMDS stehen oft unter enormem Anpassungsdruck. Sie sollen „funktionieren“, obwohl sie sich innerlich zerrissen fühlen. Am Arbeitsplatz wird keine Rücksicht genommen – und die Angst vor Unverständnis führt zum Schweigen.
Partnerschaften und Beziehungen unter PMDS
Auch das private Umfeld leidet oft mit – ohne zu wissen, was genau passiert. Nähe wird schwierig, Kommunikation stockt, Spannungen entstehen. Viele Betroffene erleben tiefe Beziehungskrisen in der Lutealphase.
Behandlungsmöglichkeiten bei PMDS
SSRI in der Lutealphase
Selektive Serotonin-Wiederaufnahmehemmer (SSRI) wie Fluoxetin werden gezielt in der zweiten Zyklushälfte eingenommen. Studien zeigen, dass sie bei PMDS schnell und gezielt wirken können – oft schon ab dem ersten Zyklus.
Hormonelle Therapieoptionen
Minipillen, Hormonspiralen oder GnRH-Analoga setzen an der hormonellen Ursache an. Ziel: Den Zyklus unterdrücken oder glätten, um die hormonelle Reaktion zu mildern.
Begleitende Psychotherapie oder psychologische Beratung
Gerade bei schwerer Symptomatik hilft eine psychologische Begleitung. Besonders wirkungsvoll: Methoden, die den Zugang zur eigenen Sprache stärken – etwa die Idiolektik.
Idiolektische Gespräch als innovative Methode
Diese Methode sucht nicht nach „Diagnosen von außen“, sondern fragt: Was ist deine Sprache für das, was du erlebst? So entsteht Verbindung – und Handlungsspielraum.
Was Frauen selbst tun können
Zyklus- und Symptomtagebuch führen
Ein Protokoll hilft, Muster zu erkennen und die Verbindung zwischen Zyklus und Symptomen zu verstehen. Das stärkt das Selbstvertrauen und die Gesprächsbasis mit Ärzt:innen.
Austausch mit Betroffenen
Gespräche mit anderen PMDS-Betroffenen sind oft befreiend. Man erkennt sich gegenseitig – ohne erklären zu müssen.
Selbstfürsorge im Alltag
Regelmäßiger Schlaf, Bewegung, gesunde Ernährung und sanfte Routinen können Symptome mildern. Auch Achtsamkeit, Meditation und Naturkontakte wirken unterstützend.
Die Rolle der Gesellschaft im Umgang mit PMDS
Bildungsarbeit und Aufklärung
Bereits im Schulunterricht sollte der Zyklus nicht nur biologisch, sondern auch emotional betrachtet werden. Mehr Wissen fördert Verständnis und Empathie.
Sensibilität in Medizin und Arbeitswelt
Es braucht Fortbildungen für medizinisches Personal – und mehr Offenheit in Unternehmen, um betroffenen Frauen einen geschützten Rahmen zu bieten.
PMDS sichtbar machen – Wege zur Enttabuisierung
Erfahrungsberichte und mediale Präsenz
Wenn Frauen offen über ihre PMDS-Erfahrungen sprechen, verändert das die öffentliche Wahrnehmung. Sichtbarkeit entlastet – und klärt auf.
Sprachräume öffnen – Selbstwirksamkeit stärken
Jede Frau braucht Worte für ihr Erleben. Wo Sprache entsteht, wächst auch die Kraft, Lösungen zu finden – im eigenen Tempo.
Was du jetzt tun kannst – Dein erster Schritt aus dem Schatten
Du hast dich in diesem Artikel vielleicht wiedererkannt. Vielleicht liest du diese Zeilen mit einem leisen „Ja – das bin ich“. Und vielleicht spürst du jetzt zum ersten Mal: Es ist nicht deine Schuld. Es ist nicht „nur PMS“. Es ist etwas Reales. Und du bist nicht allein.
Wenn dein Inneres sich Monat für Monat auflöst, brauchst du kein „Funktionieren“. Du brauchst Verbindung. Verständnis. Einen sicheren Raum, in dem du wieder ganz bei dir ankommen darfst.
🌿 Ich begleite dich auf diesem Weg. In idiolektischen Gesprächen, die nicht bewerten, sondern zuhören. Die dir helfen, deine Sprache – und deine Stärke – zurückzugewinnen.
🌿 Buche dir jetzt dein kostenloses Kennenlerngespräch.
Denn jede Veränderung beginnt mit einem Schritt. Und dieser Schritt darf leicht sein.
👉 Hier geht’s zum Termin – in Verbindung mit dir.
Du verdienst Klarheit. Du verdienst Stabilität. Und du darfst dich gut fühlen – auch in deiner Zyklushälfte.
Fazit – Tabuthema PMDS braucht Sichtbarkeit, Wissen und Mitgefühl
PMDS ist real – und behandelbar. Doch das erste Heilmittel ist Sichtbarkeit. Wenn Frauen gehört werden, können sie sich selbst wieder vertrauen. Wenn die Gesellschaft zuhört, kann Heilung beginnen.
Sprache verbindet – und ist oft der erste Schritt zurück zur eigenen Kraft.



 Canva Pro Lizenz
Canva Pro Lizenz KI
KI KI
KI Canva Pro Lizenz
Canva Pro Lizenz Canva Pro Lizenz
Canva Pro Lizenz KI
KI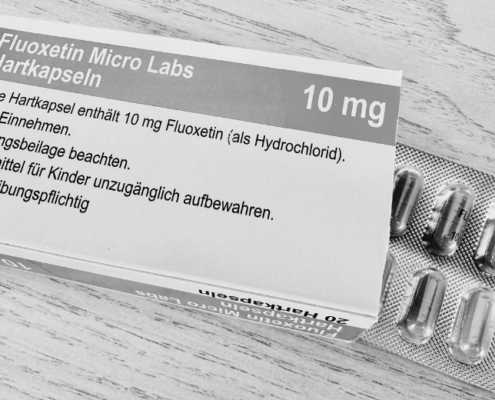 Yvonne Fothe
Yvonne Fothe KI
KI Canva Pro Lizenz
Canva Pro Lizenz Canva Pro Lizenz
Canva Pro Lizenz KI
KI Canva Pro Lizenz
Canva Pro Lizenz Canva Pro Lizenz
Canva Pro Lizenz Canva Pro Lizenz
Canva Pro Lizenz KI
KI Canva Pro Lizenz
Canva Pro Lizenz Canva Pro Lizenz
Canva Pro Lizenz