Antidepressiva bei PMDS
Schnelle Hilfe bei emotionalem Chaos – Was du wirklich wissen solltest
Wenn die Hormone Achterbahn fahren: PMDS verstehen
Die prämenstruelle dysphorische Störung (PMDS) ist eine besonders schwere Form des prämenstruellen Syndroms (PMS). Sie betrifft etwa 3 bis 8 % der Frauen im gebärfähigen Alter. Die Symptome können das Leben der Betroffenen stark beeinflussen – von intensiven Stimmungsschwankungen über Angstzustände bis hin zu depressiven Verstimmungen, Gereiztheit oder einem Gefühl innerer Unruhe.
Wichtig zu wissen: PMDS ist kein „normales PMS“ – es ist eine eigenständige, ernstzunehmende Störung, die einen ganzheitlichen Behandlungsansatz erfordert.
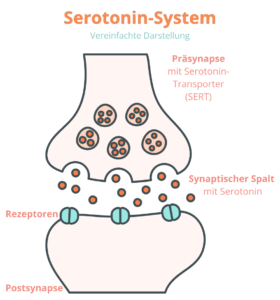 Was passiert im Gehirn bei PMDS? Die Rolle von Serotonin & GABA
Was passiert im Gehirn bei PMDS? Die Rolle von Serotonin & GABA
Während der zweiten Zyklushälfte – der sogenannten Lutealphase – sinken Östrogen und Progesteron stark ab. Bei Frauen mit PMDS reagiert das zentrale Nervensystem darauf besonders empfindlich. Genauer gesagt: Das Serotoninsystem gerät aus dem Gleichgewicht.
Serotonin ist ein Botenstoff, der unter anderem für Stimmung, Schlaf und emotionales Wohlbefinden zuständig ist. In Kombination mit dem GABA-System, das innere Ruhe fördert, entsteht ein sensibles Zusammenspiel. Wenn diese Balance gestört ist, fühlt sich das psychische Erleben oft wie ein Sturm im Kopf an – unkontrollierbar, überfordernd und sehr belastend.
Warum Antidepressiva bei PMDS oft schneller wirken als bei Depressionen
Anders als bei klassischen Depressionen, bei denen Antidepressiva oft erst nach zwei bis vier Wochen wirken, kann bei PMDS bereits nach 24 bis 48 Stunden eine Besserung eintreten.
Warum das so ist:
- Die Symptome von PMDS sind hormonell getriggert.
- Die Rezeptoren im Gehirn reagieren sehr schnell auf Serotoninveränderungen.
- SSRIs greifen direkt an dieser empfindlichen Stelle an und stabilisieren die Stimmung zügig.
Für viele Betroffene bedeutet das: spürbare Erleichterung innerhalb weniger Tage – besonders während der kritischsten Zyklusphase.
Welche Antidepressiva bei PMDS helfen – und warum SSRIs die erste Wahl sind
Selektive Serotonin-Wiederaufnahmehemmer (SSRIs) gelten als Mittel der ersten Wahl. Sie erhöhen die Verfügbarkeit von Serotonin im Gehirn und wirken damit direkt gegen die hormonell bedingten Stimmungstiefs.
Hier eine Übersicht gängiger SSRIs:
| Wirkstoff | Empfohlene Dosierung | Maximale Dosierung | Vorteile | Nachteile | Wirkung auf andere Symptome |
| Fluoxetin | 10-20 mg tgl. | 60 mg tgl. | Sehr schnelle Wirkung, gute Verträglichkeit, geringe Nebenwirkungen | Schlafstörungen, Übelkeit, Kopfschmerzen | Zwangsstörungen, Bulimie |
| Sertralin | 50-100 mg tgl. | 200 mg tgl. | Gute Wirkung bei Angst und Stimmungsschwankungen | Kann Durchfall oder Kopfschmerzen verursachen | Zwangsstörungen, posttraumatische Belastungsstörung |
| Citalopram | 10-20 mg tgl. | 40 mg tgl. | Gute Verträglichkeit, auch als Tropfen erhältlich | Müdigkeit, Libidoverlust | Depression, generalisierte Angststörung |
| Escitalopram | 5-10 mg tgl. | 20 mg tgl. | Besonders verträglich, feine Dosierung durch Tropfen möglich | Mögliche emotionale Abstumpfung | Generalisierte Angststörung, Soziale Phobie |
| Paroxetin | 10-20 mg tgl. | 50 mg tgl. | Wirksam bei Angststörungen, beruhigende Wirkung | Hohe Wahrscheinlichkeit von Absetzsymptomen | Panikstörung, soziale Angststörungen |
Off-Label-Use: Was bedeutet das bei Antidepressiva für PMDS?
Obwohl SSRIs bei PMDS nachweislich wirken, sind sie in Deutschland (noch) nicht offiziell für diese Diagnose zugelassen. Sie werden daher im sogenannten Off-Label-Use verschrieben. Das heißt: Ein Medikament wird außerhalb der ursprünglichen Zulassung angewendet, wenn die Wirksamkeit dennoch wissenschaftlich belegt ist.
Hinzu kommt: PMDS ist im derzeitigen ICD-10 nicht als eigenständige Diagnose aufgeführt – erst im ICD-11 wird es korrekt benannt. Diese Lücke erschwert den Zugang zur Behandlung und führt häufig zu Unsicherheiten unter Ärzt:innen.
Wer verschreibt was? Warum du hartnäckig bleiben darfst
Die Realität zeigt: Viele Frauen stoßen im Gesundheitssystem auf Ablehnung oder Unwissenheit.
- Gynäkolog:innen könnten SSRIs verschreiben – tun es aber oft nicht wegen Budgetdrucks.
- Psychiater:innen sehen PMDS als „gynäkologisches Thema“ – und fühlen sich nicht zuständig.
- Hausärzt:innen verweisen meist weiter – statt aktiv zu helfen.
Deshalb mein Rat:
- Formuliere dein Anliegen klar und selbstbewusst.
- Fordere bei Unsicherheit ein ärztliches Schreiben für eine Überweisung.
- Lass dich nicht abwimmeln – deine Symptome sind real und behandelbar.
Einnahmestrategien: So nutzt du SSRIs passend zum Zyklus
Je nach persönlichem Zyklus und Symptomverlauf gibt es verschiedene Einnahmeformen:
| Einnahmeform | Beschreibung | Vorteile | Nachteile |
| Kontinuierlich | Tägliche Einnahme, unabhängig vom Zyklus | Gleichmäßige Wirkung, auch bei anderen psychischen Beschwerden. Meist zu Beginn der Behandlung empfohlen | Kann Nebenwirkungen verstärken |
| Intermittierend | Einnahme nur in der Lutealphase (ab Eisprung/ca. 14 Tage vor der Blutung), Absetzung mit Beginn der Blutung (+ 1-2 Tage) | Weniger Nebenwirkungen, gezielte Behandlung der PMDS-Symptome | Erfordert weiterhin Beobachtung des Zyklus |
| Kombiniert | Mischung aus kontinuierlicher und intermittierender Einnahme, symptomabhängig | Flexibel anpassbar | Erfordert genau Zyklus- und Selbstbeobachtung |
Extra-Tipp: SSRIs in Tropfenform (z. B. Citalopram, Escitalopram) ermöglichen besonders feine Dosierungen – ideal bei intermittierender Anwendung.
SSRIs & hormonelle Verhütung: Geht das zusammen?
Viele Frauen fragen sich, ob sie SSRIs mit der Pille kombinieren können – und ja, das ist grundsätzlich möglich. Vor allem bei unregelmäßigen Zyklen oder sehr starken Beschwerden kann die Kombination sinnvoll sein, da hormonelle Schwankungen zusätzlich abgefedert werden.
Aber Vorsicht:
- Wechselwirkungen sind möglich
- Regelmäßige ärztliche Kontrolle ist nötig
Welche Alternativen gibt es zu SSRIs? Ein Überblick
Nicht jede Frau möchte Antidepressiva einnehmen – oder verträgt sie gut. In solchen Fällen sind folgende Optionen denkbar:
- Hormontherapie:
Verhindert den Eisprung → stabilisiert Hormone.
Nachteil: Mögliche Nebenwirkungen wie Gewichtszunahme oder Stimmungsschwankungen. - SNRIs (z. B. Venlafaxin):
Wirken auch auf Noradrenalin → hilfreich bei Schmerzen und Erschöpfung.
Aber: Höhere Nebenwirkungsrate möglich. - Psychologische Beratung & kognitive Verhaltenstherapie:
Unterstützt langfristig, hilft beim Umgang mit Stress und Gefühlen.
Ideal in Kombination mit Medikation – ganz ohne Nebenwirkungen. - Pflanzliche Präparate (z. B. Mönchspfeffer):
Bei PMDS meist zu schwach – aber bei leichtem PMS eine Option.
Symptomtagebuch führen: Dein wichtigstes Werkzeug
Ein Symptomtagebuch hilft dir dabei, deine Symptome zu tracken, Muster zu erkennen und deinen Fortschritt zu dokumentieren. Gleichzeitig liefert es wichtige Informationen für dein medizinisches Team – besonders wenn du unterschiedliche Therapien ausprobierst oder die Medikation anpassen willst.
Fazit: Antidepressiva bei PMDS können dein Leben verändern
Antidepressiva bei PMDS – vor allem SSRIs – sind mehr als nur ein Mittel gegen traurige Stimmung. Sie greifen direkt in das hormonell gestörte Serotoninsystem ein und können schon nach wenigen Tagen für deutliche Besserung sorgen.
Auch wenn die Wege zur Verschreibung manchmal steinig sind, lohnt es sich, dranzubleiben. PMDS ist behandelbar – du verdienst es, dich wieder stabil und lebensfroh zu fühlen.
👉 Dein nächster Schritt: Hol dir Unterstützung, die zu dir passt!
Du musst diesen Weg nicht allein gehen.
Sprich mit einer einfühlsamen Fachperson über deine Symptome – und überlege, ob Antidepressiva bei PMDS für dich sinnvoll sein könnten. In Kombination mit psychologischer Begleitung, achtsamer Selbstbeobachtung und einem guten Behandlungsplan kannst du wieder zu dir selbst finden.
Du verdienst wirksame Hilfe. Jetzt. Nicht später.



 Canva Pro Lizenz
Canva Pro Lizenz KI
KI KI
KI Canva Pro Lizenz
Canva Pro Lizenz Canva Pro Lizenz
Canva Pro Lizenz KI
KI KI
KI Canva Pro Lizenz
Canva Pro Lizenz Canva Pro Lizenz
Canva Pro Lizenz KI
KI Canva Pro Lizenz
Canva Pro Lizenz Canva Pro Lizenz
Canva Pro Lizenz Canva Pro Lizenz
Canva Pro Lizenz KI
KI Canva Pro Lizenz
Canva Pro Lizenz Canva Pro Lizenz
Canva Pro Lizenz KI
KI KI
KI